Techniques de greffe gingivale : indications, comparatif et innovations
La greffe gingivale occupe une place centrale en chirurgie parodontale et implantaire.
Elle permet de restaurer ou d’augmenter le tissu kératinisé, de traiter les récessions gingivales et d’assurer une meilleure stabilité autour des dents et des implants.
Cet article propose un tour d’horizon des principales techniques de greffe gingivale, leurs indications, leurs avantages comparatifs et les innovations récentes qui transforment la pratique.
Indications de la greffe gingivale
La greffe gingivale est indiquée dans plusieurs situations cliniques :
- Récessions gingivales avec exposition radiculaire, sensibilité ou risque de caries cervicales.
- Biotype gingival fin, fragile lors des agressions mécaniques ou des mouvements orthodontiques.
- Préparation implantaire, pour stabiliser les tissus mous et réduire la péri-implantite. Dans certains cas, une greffe osseuse dentaire peut être associée pour optimiser l’intégration implantaire.
- Renforcement des tissus mous autour des restaurations prothétiques pour un meilleur rendu esthétique et fonctionnel.
Les principales techniques de greffe gingivale
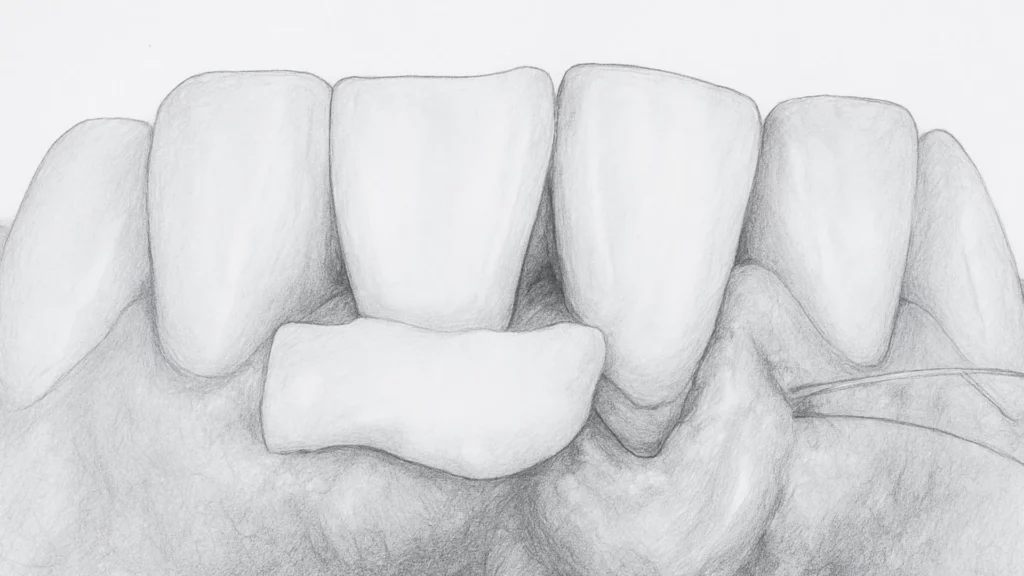
1. Greffe gingivale libre (GGL)
C’est l’une des techniques les plus anciennes et les plus documentées. Elle consiste à prélever un fragment de muqueuse kératinisée, généralement au niveau du palais, et à le transposer sur la zone receveuse.
Avantages :
- Augmentation importante de la gencive kératinisée
- Très bonne prévisibilité
En revanche, l’esthétique peut parfois être limitée en raison de la différence de texture et de couleur avec les tissus adjacents.
2. Greffe conjonctive enfouie (GCE)
Technique de référence pour le traitement des récessions gingivales unitaires ou multiples. Le tissu conjonctif, prélevé au palais, est placé sous un lambeau partiel. Ses avantages :
Avantages :
- Résultat esthétique supérieur
- Meilleure intégration des tissus
- Stabilité à long terme
C’est aujourd’hui la technique la plus utilisée en parodontologie moderne.
3. Prélèvement à la tubérosité maxillaire
La tubérosité maxillaire représente un site donneur alternatif au palais pour les greffes conjonctives, particulièrement intéressant dans certaines situations cliniques.
Située en arrière des molaires supérieures, cette zone anatomique offre plusieurs avantages :
- Épaisseur tissulaire importante, permettant de prélever un greffon conjonctif généreux en une seule intervention.
- Tissu riche en fibres élastiques et en tissu adipeux, favorisant une excellente souplesse et intégration du greffon.
- Morbidité post-opératoire souvent réduite par rapport au prélèvement palatin classique, avec moins de douleur et de gêne fonctionnelle.
- Cicatrisation rapide, la zone étant naturellement bien vascularisée.
Indications privilégiées :
Greffes multiples nécessitant un volume tissulaire conséquent, patients présentant un palais peu profond ou déjà utilisé comme site donneur, ou situations où l’anatomie palatine est défavorable.
Limites :
Accès parfois plus délicat nécessitant une bonne maîtrise chirurgicale, volume disponible variable selon les patients, contre-indication en cas de pathologie ou d’inflammation locale.
Cette technique constitue une option précieuse dans l’arsenal thérapeutique du parodontiste, permettant d’adapter le choix du site donneur à chaque situation clinique.
4. Lambeau avancé coronaire (CAF)
Le lambeau avancé coronaire (CAF) est une technique chirurgicale largement utilisée pour la couverture radiculaire. Elle consiste à repositionner un lambeau de tissu gingival existant vers la couronne de la dent, afin de recouvrir les surfaces radiculaires exposées.
Indications :
- Récessions unitaires ou multiples
- Biotype favorable
- Absence de perte osseuse interproximale importante
Avantages :
- Aucun site donneur
- Très bon résultat esthétique
- Excellente prédictibilité
Limites :
- Moins stable si biotype très fin
- Souvent associé à une GCE pour plus de fiabilité
Cette technique est considérée comme le standard de traitement des récessions gingivales, notamment en association avec la GCE, et reste une référence dans la littérature scientifique.
5. Matrices de collagène et biomatériaux
L’évolution des biomatériaux a permis de proposer des alternatives aux greffes autogènes, évitant le prélèvement palatin. Les biomatériaux de dernière génération offrent :
Avantages :
- Morbidité post opératoire réduite
- Confort accru pour le patient
Limites :
- Des résultats intéressants dans certains cas, bien que parfois moins prédictibles que les greffes autogènes.
6. Techniques combinées
Dans des cas complexes, la combinaison de greffes et de lambeaux d’avancée coronaire permet d’obtenir une couverture radiculaire complète avec une excellente harmonie esthétique.
Innovations récentes
Les innovations portent sur :
- L’utilisation de facteurs de croissance (PRF, PRP) pour stimuler la cicatrisation et l’intégration tissulaire.
- L’apport des techniques mini-invasives réduisant la morbidité et accélérant la récupération.
- Les progrès en planification numérique et en chirurgie guidée, permettant de mieux anticiper la quantité et la localisation des tissus nécessaires.
- La photographie dentaire joue également un rôle essentiel dans la documentation des cas, le suivi de l’évolution des greffes et la communication avec les patients.
Tableau comparatif des principales techniques de greffe gingivale
| Technique | Indications | Avantages | Limites |
|---|---|---|---|
| Greffe Libre (GGL) | Augmentation de la gencive kératinisée | Prédictible, simple | Esthétique parfois limitée |
| Greffe Conjonctive Enfouie (GCE) | Récessions unitaires ou multiples | Esthétique supérieure, stabilité | Nécessite un site donneur |
| CAF (Lambeau avancé coronaire) | Récessions unitaires/mutliples, biotype favorable | Pas de site donneur, esthétique excellente | Moins stable en biotype fin |
| Matrice de collagène | Substitut au prélèvement palatin | Confort patient, morbidité réduite | Moins prédictible à long terme |
| Techniques combinées | Cas complexe | Couverture radiculaire complète, harmonie esthétique | Technique plus exigeante |
Conclusion
Les techniques de greffe gingivale continuent d’évoluer grâce aux innovations biomatériaux et numériques.
Le choix de la technique dépend des indications cliniques, de l’expérience du praticien et des attentes esthétiques du patient.
La greffe gingivale reste un pilier de la parodontologie moderne, en lien avec l’orthodontie, l’implantologie et la prothèse.
Pourquoi choisir le Dr Laurent Venet à Lyon ?
- Expertise reconnue en greffes gingivales complexes
- Double compétence : activité clinique et direction universitaire (DUPIO)
- Maîtrise des techniques les plus récentes
- Approche intégrée (orthodontie, implantologie, prothèse)
- Cabinet à Lyon accueillant patients locaux et internationaux
- Formation continue et mise à jour permanente des protocoles
Découvrez également l’expertise du Dr Laurent Venet en régénération osseuse guidée ACCURAMESH, une technique de pointe pour les reconstructions complexes.
FAQ sur les techniques de greffe gingivale
Quelle est la différence entre une greffe libre et une greffe conjonctive enfouie ?
La greffe libre augmente la quantité de gencive kératinisée, tandis que la greffe conjonctive est plus adaptée aux récessions gingivales avec un meilleur résultat esthétique.
Peut-on remplacer le prélèvement palatin par des substituts en greffe gingivale ?
Oui, certaines matrices de collagène et biomatériaux sont aujourd’hui disponibles pour remplacer le prélèvement autogène. Ils réduisent la morbidité et le temps opératoire, mais les greffes autogènes restent la référence en termes de prévisibilité et de stabilité à long terme.
Quels sont les bénéfices des innovations récentes ?
Elles réduisent la morbidité, améliorent la cicatrisation et facilitent la planification chirurgicale.
Combien de temps dure la cicatrisation après une greffe gingivale ?
En moyenne 4 à 6 semaines, selon la technique utilisée et le profil du patient.
Une greffe gingivale est-elle toujours nécessaire avant un implant ?
Non, mais elle est indiquée lorsqu’il manque de tissu kératinisé pour assurer la stabilité péri-implantaire

Chirurgien-dentiste passionné, mon objectif est de vous fournir des articles pertinents, éducatifs et inspirants sur la santé bucco-dentaire.
Fort de mon expérience et de mon rôle de formateur, je valorise les échanges avec mes confrères et patients, qui enrichissent continuellement ma pratique professionnelle et humaine.