Tubérosité maxillaire : le site donneur alternatif qui change la prise en charge des greffes gingivales
Si vous souhaitez comprendre les fondamentaux de la greffe gingivale, vous trouverez une présentation complète dans notre article dédié.
Cet article va plus loin : il explore un aspect technique que les patients connaissent peu, mais qui change considérablement leur vécu post-opératoire, le choix du site de prélèvement.
Lorsqu’une greffe gingivale est indiquée, le chirurgien doit prélever du tissu conjonctif quelque part dans la cavité buccale pour le transférer là où il manque. Ce tissu vient traditionnellement du palais.
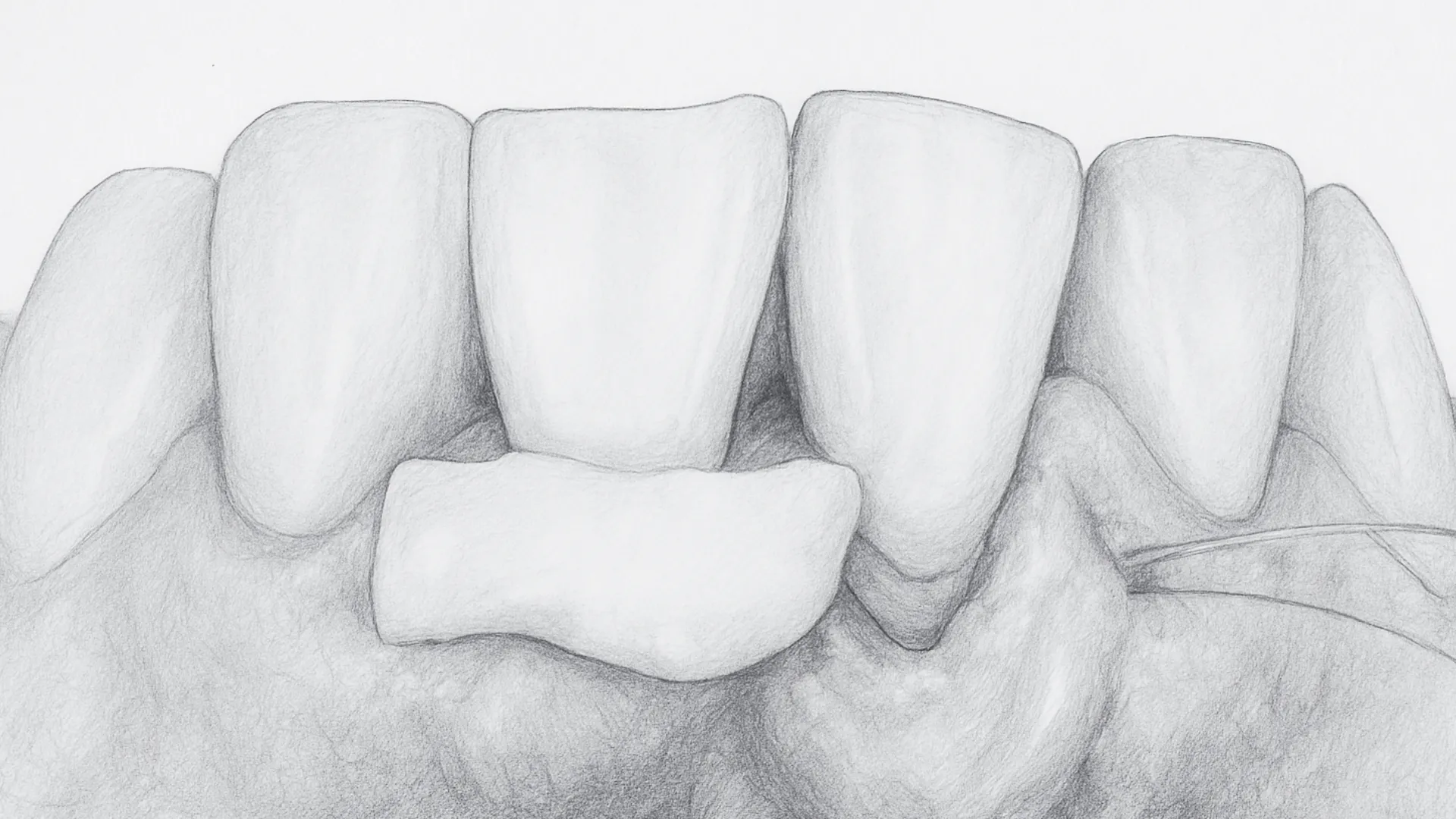
Mais dans un certain nombre de situations, un autre site donneur s’avère plus adapté : la tubérosité maxillaire, cette zone charnue située en arrière de la dernière molaire supérieure.
Moins connue du grand public, plus exigeante techniquement, la tubérosité mérite pourtant une attention sérieuse. Voici pourquoi.
Le palais : une référence solide, mais pas sans limites
Le palais s’est imposé comme site donneur de référence pour une raison simple : il est accessible, il offre une bonne visibilité au chirurgien, et les résultats cliniques sont documentés depuis des décennies. On peut y prélever un greffon de taille correcte en toute sécurité.
Mais ce prélèvement a ses contraintes. La principale est vasculaire : l’artère grande palatine, qui chemine dans la muqueuse du palais, représente un risque hémorragique réel en cas d’atteinte directe. Des saignements post-opératoires peuvent survenir jusqu’à sept jours après l’intervention, source d’inquiétude pour le patient.
L’autre limite est la douleur. La plaie palatine cicatrise dans une zone très sollicitée par la langue et la mastication. Des données comparatives montrent que les patients évaluent la douleur à environ 6/10 en moyenne à deux semaines d’un prélèvement palatin (Griffin et al., 2006). Ce chiffre n’est pas anodin, il conditionne l’acceptation du traitement, et parfois la décision du praticien de le proposer.
Enfin, le tissu palatin présente une variabilité histologique importante : selon la zone prélevée et le patient, la proportion de tissu de qualité et de tissu moins stable varie considérablement, ce qui rend le résultat final moins prédictible (Zuhr et al., 2014).
La tubérosité maxillaire : un tissu histologiquement différent
La tubérosité maxillaire est constituée des mêmes couches histologiques que le palais, mais dans des proportions très différentes. Elle contient une proportion bien plus élevée de lamina propria, la couche dense de tissu conjonctif qui offre la meilleure stabilité après la greffe, sur l’ensemble de son épaisseur.
Les travaux scientifiques disponibles confirment plusieurs avantages structurels. L’épaisseur moyenne du tissu tubérositaire dépasse 4 mm (Müller et al., 2000 ; Studer et al., 1997). Les fibres de collagène y sont plus denses et plus réticulées, ce qui les rend moins sensibles à la dégradation enzymatique post-opératoire (Dellavia et al., 2014).
En pratique, cela se traduit par une stabilité volumique nettement supérieure : le greffon tubérositaire contracte très peu après la greffe, contrairement au tissu palatin qui subit une rétraction prévisible dans les premières semaines.
Pour le chirurgien et le patient, cette stabilité représente un avantage majeur : le résultat est plus prédictible dès la première intervention, et le risque de devoir compléter par une seconde greffe est réduit.
Moins de douleur, moins de complications : le bénéfice concret pour le patient
C’est souvent l’argument qui emporte la décision. Des études comparatives ont évalué la douleur ressentie dans les deux semaines suivant un prélèvement palatin ou tubérositaire. Le résultat est sans appel : environ 2/10 pour la tubérosité, contre 6/10 pour le palais (Amin et al., 2018).
Plusieurs facteurs expliquent cette différence :
- La tubérosité peut toujours être suturée bord à bord, permettant une cicatrisation par première intention, beaucoup moins douloureuse que la cicatrisation de seconde intention que l’on observe parfois au palais.
- La zone est peu sollicitée par la langue et les mouvements masticatoires, ce qui ne perturbe pas l’alimentation.
- Le risque hémorragique post-opératoire est quasi nul : l’artère grande palatine est anatomiquement éloignée de la tubérosité (Griffin et al., 2006).
- La plaque palatine de protection, souvent prescrite après un prélèvement palatin, n’est pas nécessaire, ce qui simplifie les suites et réduit le coût global.
Dans quelles situations la tubérosité est-elle préférable ?
Les greffes nécessitant un volume important
C’est l’indication la plus forte. Lorsque plusieurs récessions doivent être traitées en une seule séance, ou lorsqu’un déficit tissulaire étendu doit être comblé, la tubérosité offre un avantage décisif. Le tissu peut être prélevé en bloc, puis disséqué et déroulé soigneusement pour obtenir un greffon de grande surface à partir d’un seul prélèvement. Cette technique permet de couvrir trois à quatre dents, voire davantage, avec un seul site donneur (Hirsh et al., 2001).
Les patients réticents ou nécessitant plusieurs greffons
Pour un patient qui appréhende fortement l’intervention, la tubérosité est souvent l’argument qui fait basculer son accord. La différence de confort post-opératoire est suffisamment marquée pour changer la perception du traitement.
Dans le cadre de traitements séquentiels nécessitant plusieurs greffons, les deux tubérosités peuvent être prélevées successivement en préservant le palais. C’est particulièrement utile chez les patients qui ont déjà subi un prélèvement palatin ou dont le palais présente des contraintes anatomiques.
La chirurgie péri-implantaire
C’est probablement le domaine où le tissu tubérositaire révèle tout son potentiel. Autour des implants, la stabilité volumique du greffon est un critère primordial : une rétraction post-opératoire non anticipée peut compromettre l’esthétique finale de façon définitive, notamment en secteur antérieur.
La densité du tissu tubérositaire et sa résistance à la contraction en font l’option de choix dans ce contexte. Des études récentes ont confirmé un avantage significatif sur le gain de gencive kératinisée péri-implantaire, facteur documenté pour la survie à long terme des implants (Rojo et al., 2018).
La reconstruction de papille et les défauts de crête
Dans ces indications exigeantes (reconstruction de papille et défauts de crête), l’espace est étroit, la vascularisation limitée, et la tolérance à l’erreur quasi nulle. La densité et la teneur en fibres de collagène du tissu tubérositaire constituent ici un avantage reconnu par la littérature spécialisée (Zuhr et al., 2014).
Les contraintes à connaître
La tubérosité n’est pas un site donneur universel. Plusieurs contraintes doivent être anticipées.
La présence d’une troisième molaire maxillaire peut rendre le prélèvement impossible ou nécessiter son extraction préalable, avec un délai de cicatrisation d’un mois. L’accès postérieur est plus difficile qu’au palais, notamment chez les patients à ouverture buccale limitée. Une source lumineuse dédiée et des aides optiques sont fortement recommandées.
Sur le plan biologique, le tissu tubérositaire doit impérativement être enfoui en totalité sous le lambeau de recouvrement. Sa densité le rend plus vulnérable à la nécrose en l’absence d’une vascularisation adéquate (Zuhr et al., 2014). Cela exclut les techniques impliquant une exposition partielle du greffon.
Enfin, une réaction hypertrophique gingivale a été observée à distance de la greffe chez certains patients. Ce phénomène, lié aux caractéristiques particulières du collagène tubérositaire, est corrigeable par une gingivectomie simple (Dellavia et al., 2014). Il doit être expliqué au patient lors du consentement éclairé.
Ce que dit la littérature scientifique
Les données disponibles convergent vers une supériorité clinique du tissu tubérositaire sur deux critères : la stabilité volumique post-opératoire et le confort du patient. En revanche, aucune preuve scientifique de niveau suffisant ne permet aujourd’hui d’affirmer une supériorité globale sur le tissu palatin, les études comparatives manquent encore de recul et d’effectifs (Zuhr et al., 2014 ; Rojo et al., 2018).
Ce que l’on peut affirmer, c’est que pour des indications bien sélectionnées, le prélèvement tubérositaire offre une prédictibilité et un confort post-opératoire qui en font une option de premier choix, et non plus une simple alternative de secours.
Un choix clinique, pas idéologique
Le choix entre palais et tubérosité ne doit pas être dogmatique. Il doit être guidé par l’indication clinique, le volume nécessaire, l’anatomie du patient et ses antécédents chirurgicaux. La maîtrise des deux techniques est ce qui permet de proposer la meilleure réponse à chaque situation.
Dans notre pratique, environ 40 % des greffes gingivales utilisent aujourd’hui la tubérosité comme site donneur. Non par effet de mode, mais parce que pour ces indications précises, les résultats sont plus stables et les patients mieux accompagnés.
Vos questions sur le prélèvement à la tubérosité
Est-ce que le prélèvement à la tubérosité est douloureux ?
Nettement moins qu’un prélèvement palatin. La douleur moyenne rapportée est d’environ 2/10 contre 6/10 pour le palais. Le site est suturé bord à bord, ce qui favorise une cicatrisation rapide et peu inconfortable.
Peut-on toujours prélever à la tubérosité ?
Non. La présence d’une dent de sagesse maxillaire peut rendre le prélèvement impossible. Une évaluation anatomique préalable est indispensable.
Il est possible d’ajouter le manque de tissus suite à un plusieurs prélèvements antérieurs
La tubérosité est-elle préférable au palais dans tous les cas de greffe gingivale ?
Non. Le palais reste le site de référence pour de nombreuses indications, notamment lorsque le greffon doit être partiellement exposé. Le choix dépend de l’indication clinique, du volume nécessaire et de l’anatomie du patient.
Qu’est-ce que l’hypertrophie gingivale mentionnée comme risque ?
Certains patients développent, à distance de la greffe, une légère excroissance du tissu greffé liée aux propriétés particulières du collagène tubérositaire. Cette réaction est corrigeable par une gingivectomie simple et rapide.
Combien de temps dure la cicatrisation après ce type de prélèvement ?
La cicatrisation du site donneur tubérositaire est généralement rapide, deux à trois semaines pour une fermeture complète. Les suites sont significativement plus légères qu’après un prélèvement palatin.
Bibliographie
- Amin PN. et al. — Tuberosity versus palatal donor sites for soft tissue grafting: a split-mouth clinical study. Quintessence Int, 2018.
- Dellavia C. et al. — Human palatal and tuberosity mucosa as donor sites for ridge augmentation. Int J Periodontics Restorative Dent, 2014.
- Griffin TJ. et al. — Postoperative complications following gingival augmentation procedures. J Periodontol, 2006.
- Hirsh A. et al. — Root coverage and pocket reduction as combined surgical procedures. J Periodontol, 2001.
- Müller HP. et al. — Thickness of masticatory mucosa. J Clin Periodontol, 2000.
- Rojo E. et al. — Soft tissue volume gain around dental implants using autogenous subepithelial connective tissue grafts harvested from the lateral palate or tuberosity area. J Clin Periodontol, 2018.
- Studer SP. et al. — The thickness of masticatory mucosa in the human hard palate and tuberosity as potential donor sites. J Periodontol, 1997.
- Zuhr O. et al. — The addition of soft tissue replacement grafts in plastic periodontal and implant surgery. J Clin Periodontol, 2014.

Chirurgien-dentiste passionné, mon objectif est de vous fournir des articles pertinents, éducatifs et inspirants sur la santé bucco-dentaire.
Fort de mon expérience et de mon rôle de formateur, je valorise les échanges avec mes confrères et patients, qui enrichissent continuellement ma pratique professionnelle et humaine.